Traducción libre de Journal Of Infection
En esta revista, E. Orviz y sus colegas describieron recientemente la presentación clínica de los primeros pacientes con viruela del mono en España, destacando la frecuente copresencia de infecciones de transmisión sexual (ITS). Hasta la fecha, no se han publicado informes sobre la coinfección por el virus de la viruela del mono y el SARS-CoV-2. Por ello, en este estudio presentamos las características clínicas y el procedimiento diagnóstico del primer caso documentado de coinfección por el virus de la viruela del mono, el SARS-CoV-2 y el VIH-1.
Desde enero de 2022, más de 16.000 personas en más de 74 países se han visto afectadas por la viruela del mono, lo que ha llevado a la Organización Mundial de la Salud (OMS) a declarar este brote como una emergencia de salud pública de interés internacional. La transmisión de persona a persona se produce por contacto estrecho con material infeccioso procedente de lesiones cutáneas, fómites, fluidos seminales y secreciones orofaríngeas. La mayoría de los casos se registraron en hombres homosexuales o bisexuales que a menudo padecían otras ITS. Al mismo tiempo, el SARS-CoV-2 sigue siendo una causa importante de morbilidad y mortalidad a nivel mundial.
El COVID-19 comparte con la viruela del mono tanto la transmisión por gotitas de aire como los síntomas de fiebre, linfadenopatía, dolor de cabeza, dolor de garganta y fatiga. A medida que estos patógenos se van propagando los individuos pueden estar infectados simultáneamente con el virus de la viruela del mono, el SARS-CoV-2 y la ITS, lo que dificulta que los médicos puedan realizar el diagnóstico correcto, teniendo en cuenta además que no todos los pacientes con viruela del mono desarrollan lesiones cutáneas y que el COVID-19 puede presentarse raramente con erupciones y vesículas.
Nuestro paciente, un varón italiano de 36 años, pasó 5 días en España del 16 al 20 de junio de 2022. Nueve días después, desarrolló fiebre (hasta 39 °C), acompañada de dolor de garganta, fatiga, dolor de cabeza y linfadenomegalia (aumento de tamaño del ganglio linfático) inguinal derecha. El 2 de julio dio positivo para el SARS-CoV-2. Por la tarde del mismo día empezó a aparecer una erupción en el brazo izquierdo. Al día siguiente, pequeñas vesículas y dolorosas rodeadas de un halo eritematoso (reacción inflamatoria) aparecieron en el torso, los miembros inferiores, la cara y los glúteos. El 5 de julio, debido a la progresiva e ininterrumpida extensión de las vesículas que empezaron a evolucionar hacia pústulas umbilicadas, acudió al servicio de urgencias del Policlínico -G. Rodolico – San Marco, Hospital Universitario de Catania, Italia, y posteriormente fue trasladado a la unidad de Enfermedades Infecciosas.
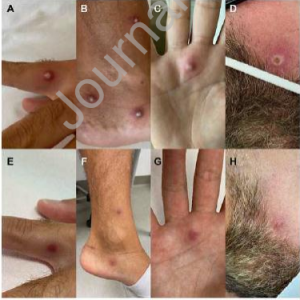
En el momento del ingreso, el paciente refirió haber sido tratado por sífilis en 2019. En septiembre de 2021, se realizó una prueba de VIH con resultado negativo. Padecía un trastorno bipolar, para el que tomaba regularmente carbamazepina 200 mg diarios. Se vacunó contra el SARS-CoV-2 con dos dosis de la vacuna BNT162b2 mRNA de Pfizer (la última en diciembre de 2021) y ya había contraído el COVID19 en enero de 2022. También informó de haber mantenido relaciones sexuales sin preservativo con hombres durante su estancia en España. Seguía presentando fiebre (37,5 °C), faringodinia, fatiga y cefalea. En la exploración física su cuerpo estaba salpicado, incluyendo la palma de la mano derecha y la región perianal, de lesiones cutáneas en varios estadios de progresión, que iban desde pequeñas vesículas (Figura 1, panel A) hasta halo enrojecido pústulas (Figura 1, Panel B y Panel C) y placas umbilicadas (Figura 1, Panel D).
La mucosa oral era normal, excepto por la hipertrofia amigdalina bilateral. Una modesta hepatoesplenomegalia (recrecimiento del hígado y bazo) y un ganglio linfático agrandado (2 cm), hipomóvil y doloroso en la región inguinal derecha.
Las pruebas de laboratorio mostraron una proteína C reactiva elevada (69 mg/L, valores normales 0,0 – 5,0 mg/L), fibrinógeno (713 mg/dL, valores normales 170 – 400 mg/dL) y tiempo de protrombina (1,21, valores normales 0.8 – 1.2). La radiografía de tórax reveló una hipodiafalia parenquimatosa en la región parailateral derecha.
El segundo día de ingreso (6 de julio de 2022), ante la alta sospecha de viruela del mono por las lesiones cutáneas sugestivas y un reciente viaje a España, se tomaron muestras de exudado de pústulas y exudado de las pústulas y de las secreciones nasofaríngeas al Laboratorio Regional de Referencia del Universitario -A.O.U.P. P. Giaccone de Palermo (Italia) para la detección del ortopoxvirus de la viruela del mono y la secuenciación del secuenciación del SARS-CoV-2. Para ello, se extrajo el ADN del virus de la viruela del mono utilizando el kit de extracción Quick-DNA™ Miniprep Plus (Zymo Research), mientras que el ARN del SARS-CoV-2 se extrajo con QIAamp Viral RNA extraction kit (QIAGEN).
El ADN/ARN eluido se almacenó inmediatamente a -80 °C hasta su uso posterior o se analizó mediante ensayos de rt-PCR. Tres ensayos diferentes de rt-PCR singleplex de la viruela del mono: un ensayo genérico para la viruela del mono y otros dos ensayos de rt-PCR diseñados específicamente para diferenciar las cepas de viruela del mono de la cuenca del Congo y de África Occidental. Todos los ensayos de rt-PCR se realizaron con un sistema de PCR en tiempo real QuantStudio™ 7 Flex (Applied Biosystems, Carlsbad, EE.UU.). Una prueba se consideró positiva cuando su valor de umbral de ciclo era <40. El genoma del SARS-CoV-2 se generó mediante secuenciación de nueva generación en un sistema Ion GeneStudio™ S5 (Applied Biosystems, Carlsbad, EE.UU.) utilizando el panel Ion Ampliseq™ SARS-CoV-2 Research Panel y el linaje del virus se designó utilizando el sistema de nomenclatura dinámica Pangolin.
Los especímenes fueron confirmados como positivos al virus de la viruela del mono y al SARS-CoV-2. El primero, se observó la pertenecía al clado de África Occidental, la variante responsable del brote español, mientras que el genoma del SARSCoV-2 clasificado por Pangolin como linaje BA.5.1 (GISAID Accession ID: EPI_ISL_13876417). Las pruebas serológicas para la hepatitis viral, el herpes simple, la gonorrea, la clamidia y el linfogranuloma venéreo fueron negativas. Sin embargo, el VIH-1 resultó positivo con una carga viral de 234.000 copias/mL. El recuento de linfocitos CD4 estaba inalterado con 812 células/μL (valores normales entre 410-1590 células/μL).
Al tercer día casi todas las lesiones cutáneas comenzaron a convertirse en costras. Se infundieron 500 mg de sotrovimab por vía intravenosa. El quinto día (9 de julio de 2022) se resolvieron casi todos los síntomas constitucionales y los valores de las pruebas de laboratorio previamente alterados se normalizaron. El día 6 (11 de julio de 2022), los hisopos nasofaríngeos para el SARS-CoV-2 y el virus de la viruela del mono seguían siendo positivos, a pesar de la ausencia de nuevas lesiones cutáneas.
Dado que los síntomas se habían resuelto, el paciente fue dado de alta para ser aislado en su casa. El 19 de julio de 2022 volvió a nuestro instituto para realizar un nuevo frotis orofaríngeo para el virus de la viruela del mono, que siguió siendo positivo. Las costras habían curado casi por completo, dejando una pequeña cicatriz (Figura 2, paneles E a H). Se inició una combinación triple de dolutegravir, abacavir y lamivudina para el tratamiento del VIH.
Este caso pone de manifiesto cómo los síntomas de la viruela del mono y del COVID-19 pueden solaparse, y corrobora cómo en caso de coinfección, la recogida de anamnesis y los hábitos sexuales son cruciales para realizar el diagnóstico correcto.
Las subvariantes BA.4 y BA.5 del SARS-CoV-2 son actualmente responsables de más de un millón de casos de COVID-19 al día en todo el mundo. Por lo tanto, los clínicos deben ser conscientes de la posibilidad de una coinfección por el virus del SRAS-CoV-2 y el virus de la viruela del mono, especialmente en sujetos con un historial reciente de viajes a países con viruela del mono. Si se sospecha de viruela del mono, debe realizarse un hisopo orofaríngeo incluso en ausencia de manifestaciones cutáneas, ya que la piel puede estar intacta, pero la mucosa oral o rectal puede estar afectada.
Nuestro caso pone de relieve que las relaciones sexuales podrían ser la vía de transmisión predominante. Por lo tanto, se recomienda el cribado completo de las ITS tras el diagnóstico de viruela del mono. De hecho, nuestro paciente dio positivo en la prueba del VIH-1 y, dado su recuento de CD4 conservado, podemos suponer que la infección era relativamente reciente. El hisopo orofaríngeo de la viruela del mono seguía siendo positivo después de 20 días, lo que sugiere que estas personas pueden estar infectadas días, lo que sugiere que estos individuos pueden seguir transmitiendo el virus durante varios días después de la remisión clínica.
En consecuencia, los médicos deben fomentar las precauciones adecuadas. Dado que éste es el único caso registrado de coinfección por el virus de la viruela del mono, el SARS-CoV-2 y el VIH, todavía no hay suficientes pruebas que apoyen que esta combinación pueda agravar el estado del paciente. Dada la actual pandemia de SARS-CoV-2 y el aumento diario de casos de viruela del mono, los sistemas sanitarios deben estar atentos a esta eventualidad, promoviendo la realización de pruebas diagnósticas adecuadas en los sujetos de alto riesgo, que son esenciales para la contención, ya que no existe un tratamiento o profilaxis ampliamente disponible.